多死社会の到来と「ホスピス住宅」
2023年10月31日 / 『CRI』2023年11月号掲載
目次
わが国では今後も高齢化が進行する。中でも、75歳以上の高齢者人口は増減しつつも、2055年にピークを迎えるまで増加傾向が続くと予測されている。長寿化も進み、これまでの一般的な有料老人ホーム等では十分対処しきれないがん末期や指定難病を中心とした、医療依存度が高く、専門的なケアを必要とする高齢者がさらに増加すると考えられている。
こうした社会変化を踏まえ、近年、「ホスピス住宅」と呼ばれる新たな高齢者向け住宅の存在感が増している。ホスピス住宅は、がん末期等の状況にある人でも専門的な緩和ケアを受けることができ、病院と自宅の中間に位置するような施設で、医療・介護業界からも、開発を行う不動産業界からも注目を集める存在となっている。本特集では、ホスピス住宅の特徴や市場動向を概観するとともに、今後の展望について考察する。
●多死社会の到来
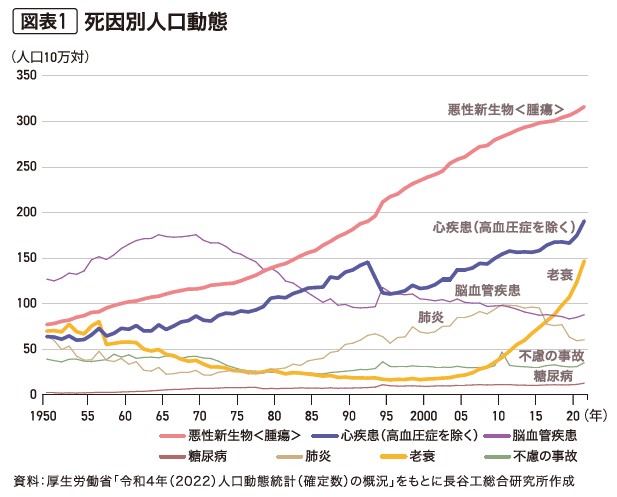
わが国では、2040年頃まで高齢者人口が増加すると予測されている。年少人口と生産年齢人口の減少が続く中で高齢化率は高止まりし、中でも75歳以上の高齢者人口は増減しつつも、2055年にピークを迎えるまで増加傾向が続くと見込まれている。高齢化の進行とともに長寿化も進んでいるが、死亡者数が増え人口減少が加速する状況は「多死社会」とも呼ばれている。
死因別の人口動態をみると、「悪性新生物<腫瘍>(がん)」による死亡者がこの70年間で一貫して増えているほか、近年は「老衰」死も急激に増加している(図表1)。
がん患者における高齢者の割合も増加傾向にあるが、がん末期の場合、従来型の高齢者向け住宅・施設では対応が難しいケースも少なくない。一般的な介護サービスでは対応しきれない疼痛管理など、医療的処置も含めた高度かつ専門的なケアができる体制が必要になる。
また、急性期病院における在院日数のコントロールや、人々の価値観・死生観の変化などから、過剰な延命治療を望まない人が増加する可能性もあり、自宅や高齢者向け住宅など、病院以外での死を希望する高齢者が増えることが十分考えられる。住み慣れた地域で自分らしい暮らしを最後まで続けることができる「地域包括ケアシステム」を推進するためにも、介護・医療のサービスが有機的に連携した上で、柔軟に提供できる態勢をつくることが一層重要になってくる。
●ホスピス住宅とは
こうした社会変化や将来予測をもとに、昨今注目を集めるのが「ホスピス住宅」である。ホスピス住宅は、法令・制度によって規定された特定の施設種別ではなく、その特徴を端的に表す名称として使用されているものだが、高齢者向け住宅の一つのカテゴリーとして捉えられることが多い。
多くのホスピス住宅は、住宅型有料老人ホームとして届出がなされている。住宅型有料老人ホームは、サービス付き高齢者向け住宅(サ高住)と同様に、総量規制の対象外である「サービス外付け型(*1)」の高齢者向け住宅で、①入浴・排泄・食事の介護、②食事の提供、③洗濯・掃除等の家事、④健康管理のうち、いずれかのサービスを提供する有料老人ホームの一つの類型である。ホスピス住宅の最大の特徴は、厚生労働大臣が定める疾病である、末期の悪性腫瘍、進行性筋ジストロフィー症(PMD)、筋萎縮性側索硬化症(ALS)、パーキンソン病疾患等の疾患を抱えた高齢の入居者が多く生活しているという点である。
病院の緩和ケア病棟(*2)における平均在院日数は30日以内との統計もあり、上述の疾病を抱える患者であっても、30日間を超えると病院を退院し、自宅療養に切り替える場合が多いとされる。こうした人々の在宅での療養生活を支える上で欠かせないサービスの一つとして、医師の指示のもと行われる訪問看護があるが、多くのホスピス住宅では、この訪問看護サービスを軸に、看護・介護サービスを手厚く提供する態勢をとっている。
*1 サービス外付け型:住宅型有料老人ホームやサ高住等の事業者が入居者に介護保険サービスを直接提供せず、介護サービスが必要な入居者は外部のサービス事業者と個別契約し利用する。一方、「サービス内包型」は一般型特定施設入居者生活介護の指定を受けている介護付有料老人ホーム等を指し、事業者自ら介護保険サービスを入居者に提供する。
*2 緩和ケア病棟:治癒を目指した治療の継続が困難と診断されるか、十分な病状説明後に治癒を目的とした治療を拒否した悪性腫瘍もしくは後天性免疫不全症候群で、身体的および精神的苦痛があり、専門的な緩和ケアを受ける必要がある人のための入院施設。
●ホスピス住宅を取り巻く連携機関
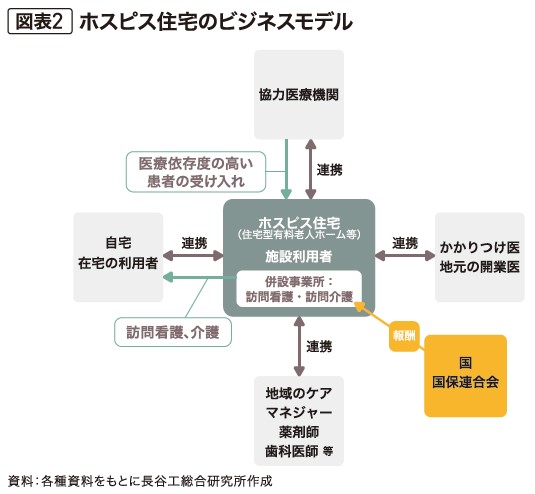
大半のホスピス住宅は、住宅型有料老人ホームかサ高住の種別で開設され、「サービス外付け型」の事業として運営が行われる。訪問看護事業所や訪問介護事業所が建物に併設されていることが多く、これらの事業所からサービスが提供される形態をとる(図表2)。
例えば、厚生労働大臣が定める疾病(「図表3の※1:別表第7」に記載される疾病)を持った高齢者が病院を退院した後にホスピス住宅に入居すると、本人の身体状況を踏まえ、医師の指示書をもとにした訪問看護(医療保険による給付)、またケアマネジャーの作成するケアプランをもとにした訪問介護(介護保険による給付)が提供される。ホスピス住宅では、一般的な有料老人ホームやサ高住と比べて、訪問介護よりも訪問看護に比重が置かれ、その提供量が多いのが特徴である。
〈Column〉カギとなる訪問看護
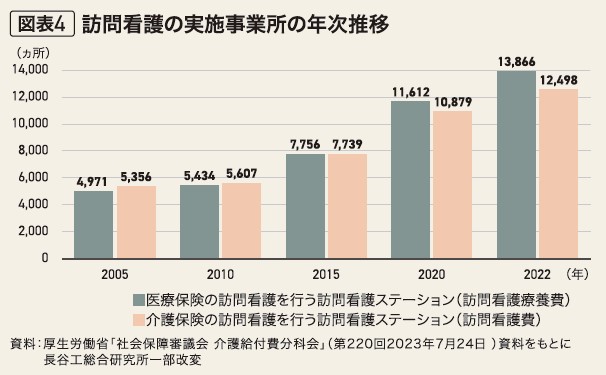
訪問看護事業所(訪問看護ステーション)の数は、2005年から2022年までの17年間で、医療保険適用のステーションが約2.8倍、介護保険適用のステーションが約2.3倍と増加している(図表4)。
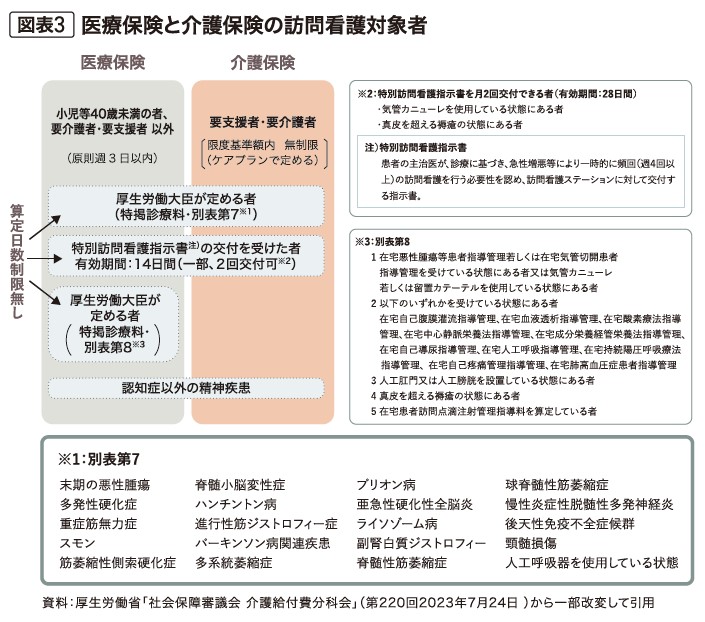
訪問看護が必要な高齢者の場合、基本的には介護保険による訪問看護を利用することになる(図表5)。しかし、厚生労働大臣が定める疾病(別表第7)の特例疾病患者には、医療保険による訪問看護が適用される。医療保険と介護保険の訪問看護では、保険の範囲で受けられるサービス内容が異なる。
医療保険適用の訪問看護を受けられるのは、小児等40歳未満の者、要介護・要支援の認定を受けていない者で、原則週3日以内の訪問看護の提供を受けることができる。一方、介護保険適用の訪問看護を受けられるのは、要支援・要介護の認定を受けた者で、ケアマネジャー(介護支援相談員)が作成するケアプラン(介護サービス計画書)で定めるサービス提供の限度基準額内であれば、訪問日数に制限はない(図表3)。
ホスピス住宅に入居する高齢者の大半は、「別表第7」の特例疾病患者に該当しており、医療保険適用の訪問看護を受けることができる。また、図表3に記載のある「算定日数制限無し」に該当するため、週3日という上限を超えて訪問看護を受けることができる。
医療保険適用の訪問看護では、利用者本人や家族から直接訪問看護を依頼することが可能であり、その際は、主治医の指示書が必要となる。一方、介護保険適用の訪問看護では、介護保険制度による要介護認定を受けた後、ケアマネジャーに相談し、ケアマネジャーがケアプランを作成するとともに、主治医からの指示書も必要となる。
サービスの提供回数や提供時間に関しては、ケアプランによって詳細を決定する。
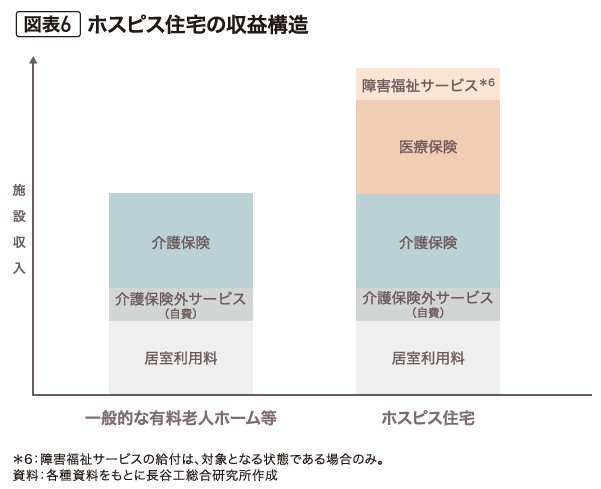
●ホスピス住宅の収益構造
一般的な有料老人ホームやサ高住における主な収益源は、居室利用料(家賃)、管理費、食費等と、介護報酬(介護保険から給付される介護サービス費)および入居者の介護保険自己負担分である。
ホスピス住宅でも、居室利用料や管理費、食費等の収入は同様であるが、「別表第7」の疾病を有する入居者が大半であるため、これらの入居者に提供される訪問看護は医療保険適用となり、介護保険に加えて医療保険からの給付が大きな割合を占める。また、入居者の状態が、障害者総合支援法における市町村の障害福祉サービス(*5)の利用に該当する状態の場合には、この給付も収入となるため、入居者によっては、介護保険・医療保険・障害福祉サービスの3つの公的保険制度からの収入が見込めることになる(図表6)。
*5 障害福祉サービス:身体や精神に障害のある人や特定の疾患のある人が地域で生活を継続していけるように支援するサービスのことで、「障害者総合支援法」に基づいて提供される。医療保険や介護保険のような保険制度ではなく、扶助方式(税方式)を採用している。障害のある人々の障害の程度や勘案すべき事項(社会活動や介護者、居住等の状況)を踏まえ、個別に支給決定が行われる「障害福祉サービス」と、市町村の創意工夫により利用者の方々の状況に応じて柔軟に実施できる「地域生活支援事業」の2つに大別される。
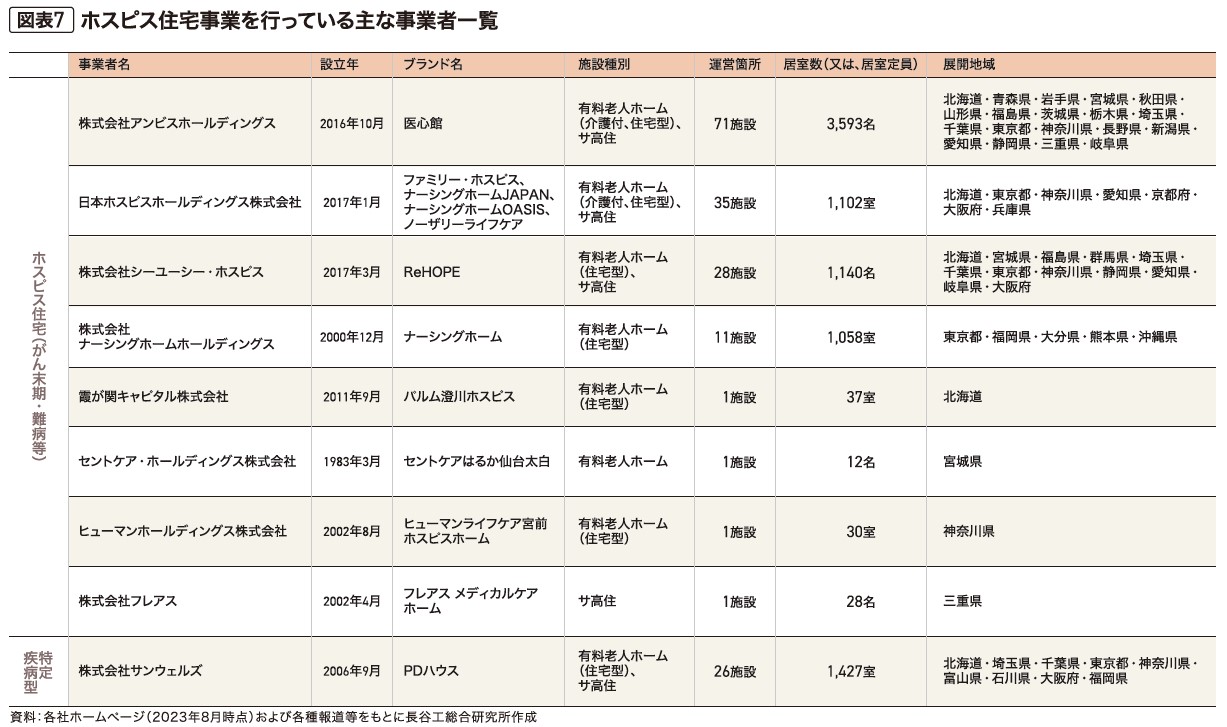
●ホスピス住宅事業を行っている主な事業者
一般的な有料老人ホームやサ高住を運営する事業者に比べれば、ホスピス住宅を運営する事業者は圧倒的に少ないものの、“ブルーオーシャン”市場という現状から、先発組はホスピス住宅の運営に特化し、短期間で急速に事業拡大している。また、創業者が元医師や元看護師といった経歴である場合もあり、医療・看護業界で培った知見や専門的な技量、人的ネットワークも活かしながら事業拡大を図っている。
有料老人ホーム・サ高住運営の大手事業者でホスピス住宅に参入している事業者は今のところほとんどないものの、この事業の検討を行うところは少なくなく、また実際に開設し事業検証に乗り出す大手事業者も一部に存在する(図表7)。
〈Learn from EXPERT〉ホスピス住宅事業の特徴と今後の展開について
グローム・マネジメント株式会社 メディカル事業部 シニアマネージャー 細見 真司 氏

ホスピス住宅事業のビジネスモデル
ホスピス住宅は、「居室利用料(家賃)」と「介護保険収入」に加えて、医療依存度の高い入居者に提供する訪問看護サービスによる「医療保険収入」等を加えた収入構造となっているのが特徴で、これまでの一般的な老人ホーム等とは大きな差があります(図表6)。
がん末期等の患者が終末期ケアを受ける場としての病院の緩和ケア病棟では、診療報酬等の関係から平均入院期間が30日以内との統計もあり、こうした緩和ケア病棟退院患者の受け皿として、また一般的な老人ホームでは受け入れが困難な医療依存度の高い高齢者の受け皿として、ホスピス住宅の存在感は高まっています。
ホスピス住宅の適性規模は
ホスピス住宅事業では、医師の指示に基づき、がん末期や指定難病等に対応できる高度な看護実践力を持った看護師を多数確保できるかどうかが鍵となります。
必要な看護師の数は居室数の半数程度といわれ、この点からも一般的な規模は30室程度と考えられますが、利益率を上げるためには50室程度必要と考える事業者もいます。しかし、「高度な看護実践力を持つ看護師を25人集める」というのは容易ではなく、単なるオペレーション能力の優劣だけでなく、こうした高度人材を継続的かつ安定的に確保できるかどうかも、ホスピス住宅事業の成否を決める重要要素の一つとなります。
なぜ住宅型有料老人ホームで開発されることが多いのか
高齢者住宅の根拠法令は、有料老人ホームは「老人福祉法」第29条第1項、サービス付き高齢者向け住宅(サ高住)は「高齢者の居住の安定確保に関する法律(高齢者住まい法)」となっています。有料老人ホームの設置にあたっては、都道府県知事等への届出、サ高住では都道府県知事への登録が必要になります。
有料老人ホームの場合、1人当たりの居室面積は13㎡以上、サ高住では原則25㎡以上と規定されているため、サ高住で事業化すると、有料老人ホームに比べて居室数が減ってしまいます。面積が広い分家賃も上がることになり、とりわけ要介護者向けの事業を行う場合にはハードルが高くなりがちです。
こうしたこともあり、ホスピス住宅事業では、サ高住よりも有料老人ホーム、さらに「サービス外付け型」の住宅型有料老人ホームで届出を行い、事業を行うケースが大半です。
今後の展開 ~開発事業者の心得~
全死亡者のうち悪性新生物(がん)で死亡する人の割合が約30%になっているという現状を踏まえると、超高齢社会・日本における医療システムの一つの姿として、ホスピス住宅の存在感は今後ますます高まると思います。終末期を過ごす居住の場としてのホスピス住宅は、人口の多い都市部だけではなく、地方部でも伸びしろのあるマーケットと考えられます。
「自宅で最期を迎えることは、なかなか難しい。でも、病院で最期を迎えることもしたくない」――このようなニーズが増大する中で、開発を行う不動産系事業者も、人々がどのような場で最期を迎えたいと思っているのか、また看取りにふさわしい住宅とはどのようなものか、といったことをリアリティをもって発想し、事業に関与することが大切だと思います。
〈CASE STUDY〉ホスピス住宅「ファミリー・ホスピス」シリーズの展開
日本ホスピスホールディングス株式会社 代表取締役社長 高橋 正 氏

最期のその日まで、その人らしい生活を送るために
私がホスピス住宅事業を始めるに至った経緯は、2012年、ドイツの大学病院内にある緩和ケア病棟(パリアティブケアユニット(Palliative Care Unit:PCU))と「ホスピス」のそれぞれを視察したところから始まります。
大学病院の「PCU」はあくまで病院で、そこで出会った人々の表情はまさに「死を待つ」という状態でした。彼らは、「生活する人」ではなく「患者」でした。
一方、主にキリスト教系の非営利団体がまちの中で古い家を借り、ボランティアとして集まった人々が様々な支援を行うという形式で運営されている「ホスピス」を訪れると、そこでは人々の笑顔が溢れ、皆穏やかな日々を過ごしているようでした。病状は決して予断を許さない人が多く、いつ命の灯が消えても不思議ではない人々ばかりでしたが、家族や友人が毎日のように訪れ、何を食べるかを自らで決め、自分のことは自分で決める――そうした環境で過ごす人々は、最期までその人らしい生活を送ることができるのだということを実感しました。
それまでにも高齢者住宅事業を手がけてきた私にとって、このときの体験は極めて大きなものでした。悲愴感に打ちひしがれながら最期を過ごすのではなく、最期までその人らしい暮らしができる居住の場を日本でも創りたいという思いが大きくなり、ホスピス住宅事業を立ち上げようと決意しました。
緩和ケアと訪問看護
ホスピス住宅の主な入居者は、末期がんや難病等、専門的な緩和ケアを必要とする人々です。こうした入居者に対して、専門的な看護や介護サービスを提供するために、ホスピス住宅には訪問看護師、訪問療法士(理学療法士(PT)等)、訪問介護士が常駐しており、訪問看護サービスを中心に個々の入居者の状態に合わせたサービスを提供しています。
病院は、目の前の疾病を取り除くための診断・治療に最善を尽くすことが最大の目的であり、そこから先の「どのように暮らすのか」という視点は希薄となることは仕方ないでしょう。一方、ホスピス住宅では、痛みをとる等の治療を行うのはあくまで手段であり、その先にある「家族と会話をする」、「食べたいものを食べる」など、その人が本来希望することを叶えるなど自己実現と生活の質向上が目的です。老いや病を受け入れながら余生をどのように暮らしたいかを考え、痛みなどの苦痛を取り除き、終末期を緩やかに減速させていくことができれば、多くの人が穏やかな最期を迎えられるのではないでしょうか。ホスピス住宅で提供する訪問看護や訪問介護のサービスは、そうした終末期を支えるためのサービスとして提供されるものです。
最期を過ごす場所としての目指す姿「おうち」
ホスピス住宅は施設ではなく、「おうち」だと考えています。たとえ終末であっても本人が希望する普通の生活を送ることができる「住まい」です。当社が目指すホスピス住宅事業とは、痛みや不安を取り除き、最期の時間をどのように暮らしたいかという個々の希望に寄り添える場所を提供することだと考えています。
厚生労働省の調査(*7)の結果をみても、「人生の最期をどこで迎えたいか」という質問に対して、半数以上の人が「医療機関以外」と回答しています。一方で、介護してくれる家族等に負担をかけたくないという理由から、医療機関や介護施設等(自宅以外)を選択する人も少なくない割合で存在するという結果が出ています。
当社のホスピス住宅は、多くの人が望む「家族に負担をかけずに、適切な療養を受けながら自宅で最期を迎えたい」という気持ちに十分応えられる居住の場だと思います。今後も、最期までその人らしい暮らしができる「おうち」としてのホスピス住宅事業に取り組んでいきます。
*7 厚生労働省「平成29年度人生の最終段階における医療に関する意識調査報告書」
ファミリー・ホスピス大泉学園ハウスについて
「ファミリー・ホスピス大泉学園ハウス」は、戸建住宅や都営アパートが建ち並ぶ住宅地に2023年7月に開設された。敷地の隣には、東京23区唯一の牧場である小泉牧場があり、のどかな雰囲気もある立地である。
居室は2タイプ。室内にはトイレ、洗面、エアコン、ナースコール、収納家具等が設置されている。共用部にある浴室は、個浴・リフト浴・機械浴が用意されている。
「ファミリー・ホスピス大泉学園ハウス」概要
●種別/住宅型有料老人ホーム
●所在地/東京都練馬区大泉学園町2-1-24
●交通/西武池袋線「大泉学園」駅より徒歩10分、西武バス「学園橋バス停」より徒歩6分
●構造・規模/鉄骨造、地上3階建
●総居室数/36室(全室1人用個室)
●専有面積/18.00㎡〜27.00㎡
●居室備え付け/トイレ、洗面、緊急通報装置、収納、エアコン
●共用部/食堂、浴室(個浴、リフト浴、機械浴)、エレベーター、キッチン、トイレ、駐車場等
●家賃/52,000円~120,000円
●管理費/57,000円~120,000円
●食費/25,920円
●らいふプラン作成費(入居時の費用)/220,000円
●契約形態/利用権方式
●開設年月/2023年7月
●事業者/ファミリー・ホスピス株式会社(日本ホスピスホールディングス(株)子会社)
●最期の生活を支える新たな住宅の一つとして
ホスピス住宅には、ケーススタディのように生活の質を重視しながら、看護師が傍にいるという安心感を提供しているものもあれば、病院の機能の一部を切り出すようなかたちでサービス提供を行っているものもある。一般的な高齢者向け住宅・施設ががん末期等の治療を行った高齢患者の退院後の受け皿となるには、高いスキルを持つ多数の看護師の確保や、信頼できる医師との良好な関係構築とそれに基づく医療提供などの点から、十分な対応が難しい面もある。
ホスピス住宅は、がん末期の人を中心として、困難な疾病を抱えたまま一般病棟や緩和ケア病棟から退院してくる高齢者が“最期を安心して過ごす”場としての役割を担っている。疼痛管理や鎮痛剤・医療用麻薬の使用、在宅人工呼吸器のコントロールなど、特殊な医療対応が必要となる場面も多く、医療分野との関係は切っても切り離すことができない。また、看護師を中心とした多職種連携を行う必要があり、看護師・介護士・療法士等のメディカルスタッフによる良好なチームワーク構築も極めて重要である。
「人生100年時代」といわれるように、日本人の長寿化は進展しているが、それとともにがんによる死亡は今後も増加すると考えられる。医療技術の進展で難病を抱えながら高齢化する人も増えていくだろう。また、人々の価値観や死生観も以前とは大きく変化しており、必ずしも「延命治療を受けながら、病院で最期を迎える」ことを望む人ばかりではなくなるかもしれない。
こうした流れの中で、高齢期におけるアドバンス・ケア・プランニング(ACP、愛称:人生会議)の重要性もますます高まるだろう。人生の最終段階に受ける医療や介護の内容をはじめとして、「最期のとき、自分はどこでどのように過ごしたいのか」を家族や身近な支援者に意思表示しておく必要があるのではないか。
多死社会が進行する中、高齢期の最終段階の暮らしを医療・看護面からもしっかり支えようとするホスピス住宅は、病院やこれまでの高齢者向け住宅・施設とも異なる終の棲家の一つとして、その存在感を増していくだろう。健全な運営を行う事業者による良質な市場が形成されることを期待しつつ、今後の動向については一層注視していきたい。
(豊田可奈子)Kanako_Toyoda@haseko.co.jp